Consultas frecuentes – Niños
Otitis
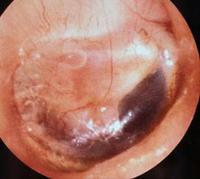 La que vemos más frecuentemente es la otitis media. Se trata de una inflamación del oído medio generalmente asociada a la acumulación de líquido. Puede infectarse adquiriendo la forma de una otitis media aguda (siendo caraterísticos la otalgia o dolor de oido, el malestar general e incluso la supuración de oído). También puede no infectarse, adquiriendo entonces la forma de una otitis media serosa (acumulación de líquido en el oido medio con hipoacusia asociada)
La que vemos más frecuentemente es la otitis media. Se trata de una inflamación del oído medio generalmente asociada a la acumulación de líquido. Puede infectarse adquiriendo la forma de una otitis media aguda (siendo caraterísticos la otalgia o dolor de oido, el malestar general e incluso la supuración de oído). También puede no infectarse, adquiriendo entonces la forma de una otitis media serosa (acumulación de líquido en el oido medio con hipoacusia asociada)
La otitis media es una de las enfermedades más frecuentes en niños y a su vez la causa más frecuente de hipoacusia en ésta población de pacientes. Dicha hipoacusia es de conducción y suele ser temporal, aunque puede ser intermitente y la persistencia de la otitis lesionar el tímpano, la cadena de huesecillos e incluso dañar el oído interno. La persistencia de hipoacusia de forma continuada o intermitente durante los primeros años de vida puede dificultar la percepción más adecuada de los estímulos auditivos relacionados con el desarrollo del lenguaje.
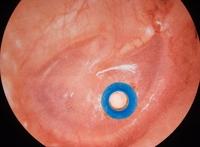
 La enfermedad, en la forma de otitis media serosa, puede cursar sin dolor ni fiebre y pasar desapercibida a menos que se preste atención a los signos que hacen sospechar una hipoacusia: la falta de atención, el aumentar el volumen de la televisión, dificultades para oír como antes pidiendo a menudo que se les repita cualquier mensaje, tocarse los oídos insistentemente…etc.
La enfermedad, en la forma de otitis media serosa, puede cursar sin dolor ni fiebre y pasar desapercibida a menos que se preste atención a los signos que hacen sospechar una hipoacusia: la falta de atención, el aumentar el volumen de la televisión, dificultades para oír como antes pidiendo a menudo que se les repita cualquier mensaje, tocarse los oídos insistentemente…etc.
En tales circunstancias debe consultarse con un pediatra y/o un otorrinolaringólogo quienes instaurarán el tratamiento mas adecuado en cada caso. En casos de otitis media serosa persistentes, que no responden al tratamiento médico, puede ser necesario el drenaje del líquido del oído medio a través del tímpano con la colocación de un tubo de ventilación en el mismo y, cuando el caso lo requiere, el tratamiento asociado de las causas que más a menudo se asocian con la otitis (adenoides o vegetaciones y alergia), siempre según criterio del pediatra y del especialista que tratan al niño.
Screening neonatal
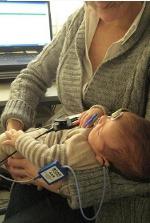
 El screening neonatal se basa en la detección precoz de la hipoacusia en recién nacidos y tiene por objeto prevenir el deterioro que sobre el desarrollo del lenguaje puede producir la hipoacusia, detectándola, diagnosticándola y tratándola precozmente.
El screening neonatal se basa en la detección precoz de la hipoacusia en recién nacidos y tiene por objeto prevenir el deterioro que sobre el desarrollo del lenguaje puede producir la hipoacusia, detectándola, diagnosticándola y tratándola precozmente.
Dichas estrategias pueden estar orientadas a:
Recién nacidos con indicadores de alto riesgo:
Recién nacidos que presentan alguno de los indicadores de riesgo de hipoacusia prenatal, perinatal y postnatal establecidos por el Joint Committe on Infant Hearing Screening (1971, 1994). En España la CODEPEH (Comisión para la Detección Precoz de la Hipoacusia) desarrolló en 1996 un protocolo para realizar programas de screening auditivo en población de riesgo. Esta estrategia tiene el inconveniente de que sólo detecta el 40-50% de los casos de hipoacusia.
Recién nacidos con indicadores de alto riesgo y población general, o estrategia de detección universal neonatal:
El riesgo de no diagnosticar a tiempo a aproximadamente la mitad de los recién nacidos con hipoacusia, respalda la estrategia de detección universal, como recomiendan el European Consensus Development on Neonatal Hearing Screening en 1998, la American Academy of pediatrics en 1999 y la CODEPEH en España en 1999.
El beneficio de la estrategia de detección universal en recién nacidos se basa en que, los estímulos auditivos son críticos para el desarrollo del habla y del lenguaje, y con este modelo de deteccción se pueden descubrir los casos de hipoacusia sin antecedentes de riesgo.
El programa de screening incluye:
Objetivo: Detectar todos los casos de hipoacusia bilateral superior a 40 dB HL al poco tiempo de nacer o durante el primer mes de vida.
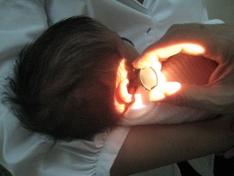
Técnicas: Las técnicas o pruebas reconocidas para la detección precoz de la hipoacusia son tanto las otoemisiones acústicas (OEA) como los potenciales evocados auditivos de tronco cerebral (PEATC), ambos de forma automática.
2. Diagnóstico
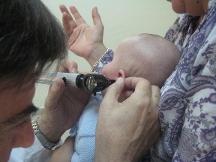 Objetivo: Confirmar la hipoacusia en los casos detectados estableciendo, además de la etiología y la localización de la lesión que la produce, el tipo (de transmisión o conductivas y perceptivas o neurosensoriales) y grado de la misma (leve, moderada, severa y profunda).
Objetivo: Confirmar la hipoacusia en los casos detectados estableciendo, además de la etiología y la localización de la lesión que la produce, el tipo (de transmisión o conductivas y perceptivas o neurosensoriales) y grado de la misma (leve, moderada, severa y profunda).
Técnicas: De 0 a 6 meses de edad: OEA, PEATC automáticos, impedanciometría (timpanometría y reflejos), PEAee (multifrecuencia), PEATC neurológicos y pruebas conductuales (observación).
3. Tratamiento
Objetivo: Reparar la lesión causal (si ello es posible) y evitar las consecuencias de la hipoacusia en el niño.
Técnicas: El tipo y/o las técnicas de tratamiento están relaccionadas a su vez con el tipo y el grado de la hipoacusia.
Detección precoz de la hipoacusia en la infancia
 Son motivos de consulta frecuentes:
Son motivos de consulta frecuentes:
- Retraso en el desarrollo del lenguaje.
- Defectos en el habla.
- Retraso escolar.
- Falta de atención.
Seleccionamos las pruebas audiológicas en relación a la historia y exploración clínicas, edad cronológica y desarrollo psicomotor del niño. Además se valoran otros estudios que el niño pueda requerir (p.e. neuropediátrico).
Ademas de la hipoacusia por otitis media, muy frecuente en niños pequeños, la sordera puede ser congénita (el término congénito implica que la hipoacusia o la sordera están presentes al nacer), pudiendo ser de orígen hereditario, debidas a otros factores presentes dentro del útero (prenatal), o en el momento del parto.
Otras pérdidas de audición se adquieren después del nacimiento, como consecuencia de enfermedades, traumatismos, u otras condiciones que las favorecen como: infecciones del oido (p.e.: otitis media ya mencionada), meningitis, fármacos ototóxicos, parotiditis, sarampión, encefalitis, exposición a ruidos intensos, traumatismos craneales…etc.
Tratamiento
 El tratamiento depende de la localización de la lesión que produce la hipoacusia. Si la lesión se localiza en el oído medio (hipoacusia de conducción) las opciones son:
El tratamiento depende de la localización de la lesión que produce la hipoacusia. Si la lesión se localiza en el oído medio (hipoacusia de conducción) las opciones son:
- Tratamiento farmacológico
- Tratamiento quirúrgico
- Tratamiento audioprotésico
Los tratamientos farmacológico y quirúrgico suelen ser prioritarios en este tipo de hipoacusias resolviendo y/o paliando la mayoría de ellas. Las prótesis auditivas o audífonos constituyen una segunda opción en casos seleccionados no susceptibles de mejorar con los tratamientos previos.
Si la lesión se localiza en el oído interno o en el nervio auditivo (hipoacusias neurosensoriales) no tienen tratamiento curativo siendo éste paliativo mediante procedimiendos que facilitan la percepción de los estímulos auditivos que contribuyen al desarrollo del habla y del lenguaje, mejorando de forma radical la evolución y el futuro de niños con este tipo de hipoacusia.
Audífonos: se recomienda utilizar audífonos retroauriculares en niños. Como regla general se debe procurar corregir el déficit auditivo en ambos oídos (adaptación binaural), lo cual suele corregir dicho déficit muy satisfactoriamente hasta hipoacusias neurosensoriales de grado severo, y de grado severo-profundo dependiendo de cada caso individual.
Implantes cocleares: Están indicados en pacientes con hipoacusias neurosensoriales bilaterales de origen coclear y de grado profundo
Incidencia
 Según un estudio multicéntrico realizado en España, la incidencia de hipoacusia es de 7,69% en la población de riesgo, lo que equivale a 2,8 por mil nacidos en la población general. La incidencia de hipoacusia bilateral de grado severo a profundo es de 2.13% en la población de riesgo, lo que supone el 0.77 por mil recién nacidos en la población general.
Según un estudio multicéntrico realizado en España, la incidencia de hipoacusia es de 7,69% en la población de riesgo, lo que equivale a 2,8 por mil nacidos en la población general. La incidencia de hipoacusia bilateral de grado severo a profundo es de 2.13% en la población de riesgo, lo que supone el 0.77 por mil recién nacidos en la población general.
Aunque no existen datos censales en España, dichas cifras coinciden con las de otros países. Así la OMS establece la incidencia de hipoacusia de cualquier grado en 5 de cada mil recién nacidos. Las cifras varían según el grado de hipoacusia: entre el 1-3 por mil para hipoacusias moderadas a profundas y estimándose en un 1 por 1000 la incidencia de hipoacusia profundas en recién nacidos en la población general .
La prevalencia de la hipoacusia en recién nacidos es importante por su repercusión en el lenguaje, es decir, aquella que es permanente, bilateral y moderada, severa o profunda.
La CODEPEH (Comisión para la Detección Precoz de la Hipoacusia) recomienda que el diagnóstico definitivo y la intervención se realicen NO MÁS ALLÁ de los seis meses de edad.